بیماری های مری
با 10 بیماری شایع مری آشنا شوید
در ادامه به فهرستی از مشکلات مری میپردازیم:
1-ریفلاکس
شیوع: این بیماری بسیار شایع است.
علائم: بیماران ریفلاکس را به شکل ترش کردن، سوزش سردل و درد سینه توصیف میکنند. بعضی از آنها ممکن است احساس تلخی یا برگشت غذاهای بلعیدهشده به دهان را بعد از خوردن غذا یا هنگام خم شدن و دراز کشیدن داشته باشند.
درمان: ریفلاکس معمولا با نوشیدن آب یا خوردن شربتمعده تسکین مییابد.
2-مری بارت
پیگیری: بیماران دچار مری بارت باید هر 3-2 سال یکبار آندوسکوپی و نمونهبرداری شوند.
درمان: اگر تغییرات سلولی خاصی دیده شد، ناحیه با روش خاصی سوزانده یا برداشته میشود. این بیماری اصلا درد ندارد.
3-درد مری
علائم: در افرادی که ریفلاکس دارند ممکن است اسید زیر مخاط برود، انتهای عصبی را تحریک کند و بیمار دچار درد شود.
4-آشالازی
بیماریزایی: علت آن صدمهای است که به اعصاب مری وارد میشود. این بیماری در اثر ویروس هرپس یا همان تبخال کنار لب ایجاد میشود. در بعضی از افراد که استعداد ژنتیکی دارند ویروس به اعصاب مری صدمه میزند و باعث بسته ماندن دریچه انتهایی مری میشود، ولی به مرور مری گشاد میشود و غذا در مری گیر میکند.
علائم: گیر کردن غذا در این بیماران وقتی با عجله غذا میخورند یا عصبی میشوند، شدیدتر میشود. چنین بیمارانی ترجیح میدهند به تنهایی غذا بخورند چون گاهی مجبورند با انگشت غذا را برگردانند. بعضی از بیماران هم دچار بوی بد دهان میشوند و حالت نشخوار در اثر برگشت غذا به دهان دارند.
درمان: آشالازی باز کردن اسفنکتر با بالون بهوسیله آندوسکوپی است. البته گاهی جراح با لاپاراسکوپی، عضلات حلقوی مری را برش میدهد تا اسفنکتر تحتانی مری کمی شلتر شود. البته این کار ممکن است باعث سرفه و حتی برگشت غذا به نای و ریه و ایجاد بیماریهای ریوی شود.
5-شل شدن اسفنکتر تحتانی مری
علائم خطر: چاقی، افزایش وزن، بارداری، پرخوری، پوشیدن لباسهای تنگ، دراز کشیدن بلافاصله بعد از خوردن غذا و مصرف بعضی از داروها هم از عوامل شلی دریچه مری هستند.
بیماریزایی: دریچه مری بعد از ورود غذا به معده چند ثانیه باز و مجددا بسته میشود. اسید معده نیز که بالا آمده با بزاقی که از دهان وارد مری شده مخلوط و خنثی میشود. البته نیروی جاذبه در حالت نشسته فرد هم باعث خنثی شدن اسید میشود. در بیماران دچار ریفلاکس، دریچه مری مدت بیشتری باز میماند و دفعات برگشت غذا بیشتر است.
درمان دارویی: درمان بیماران اصلاح رژیم غذایی و مصرف داروست. بیماران باید از مصرف غذاهای ترش، تند، غذاهای چرب، سرخکره و پرحجم، استعمال الکل و سیگار، آب پرتقال، چای پررنگ، نوشابههای گازدار و قهوه خودداری کنند. همچنین 3 ساعت قبل از خواب غذا میل کنند و بلافاصله بعد از غذا دراز نکشند. برای بیماران داروهای مهارکننده اسید معده مانند امپرازول، پنتاپرازول و... تجویز میشود. مدت مصرف داروها طولانی است و دوز داروها باید بهتدریج و با نظر پزشک کاهش یابد. بیماران باید از تختهای مخصوص که از کمر به بالا خم میشود استفاده کنند تا هنگام خواب سر و تنه در زاویه بالاتری قرار گیرد. به عبارتی، به اندازه 2 آجر بالاتر از تنه.
بیمارانی که درمان دارویی برایشان بیتاثیر است، بیشتر از 50 سال سن دارند یا از شروع علائمشان بیش از 5 تا 10 سال میگذرد، آندوسکوپی برایشان توصیه میشود.
پیشآگهی: ممکن است درصد کمی از بیماران دچار تغییرات مخاطی به نام مری بارت در مری شوند. این ضایعات میتوانند به سمت ضایعات پیشسرطانی پیش بروند. (احتمال بسیار اندک است و بیماران نباید از این بابت زیاد نگران باشند.)
6-دشواری بلع
علل: علتهایی مانند بیماریهای حرکتی مری، زخم مری و تنگی مری در اثر مواد سوزاننده در گذشته مطرح است اما به جز علل گفتهشده حتما باید به سرطان مری که باعث اختلال در بلع میشود هم توجه داشته باشیم. سرطان مری با تودهای در قسمت میانی مری مشخص میشود. متاسفانه هیچ علامتی هم ندارد و وقتی علامت پیدا میکند که فرد دچار مشکل در بلع میشود و بیماری پیشروی کرده است.
عوامل خطرساز: این سرطان در افراد سیگاری و الکلی بعد از 60-50 سالگی شیوع بیشتری دارد ولی نقاطی از ایران مانند ساحل دریای خزر، بندر ترکمن و شمال شرق از مناطقی هستند که سرطان مری در جمعیت آنها شایعتر است. این افراد هم زمینه ژنتیکی دارند و هم از مواد غذاییای استفاده میکنند که سرطانزاست.
بیماریزایی: ماده سرطانزایی به نام استالدیید در برنامه غذایی مردم این مناطق به وفور وجود دارد. این ماده در اثر متابولیسم الکل ایجاد میشود. استالدیید علاوه بر الکل و سیگار، در میوههای نرم و شل یا زیادی رسیده که خیلی هم شیرین هستند، غذاهای مانده و خوب محافظتنشده، غذاهایی که روی زغال یا اجاق طبخ میشوند مانند گوشت و کباب زغالی یا سیاهشده و نانهایی که منبع حرارتیشان زغال چوب و گازوئیل است و مستقیما خمیر نان روی آن قرار میگیرد(بهترین پخت نان استفاده از حرارت الکتریکی و برقی یا نان ماشینی است) وجود دارد. البته با چند بار مصرف این غذاها اتفاقی برای فرد نمیافتد ولی اگر فردی عادت به مصرف چنین غذاهایی به مدت طولانی یعنی دهها سال.
عوامل خطرساز: زمینه ژنتیکی مناسبی هم داشته باشد، احتمال ابتلا به سرطان مری در او بالا میرود. گاهی گفته میشود غذاهای داغ باعث سرطان مری میشوند که این گفته تا حدودی درست است. البته رابطه ضعیفی بین این 2 مورد وجود دارد. بهداشت ضعیف دهان و دندان نیز باعث میشود باکتریهای داخل دهان مواد استالدییدی و سرطانزا ایجاد کند. مصرف مداوم انواع سبزی و میوههای تازه باعث محافظت از مری میشود.
درمان: بیشتر بیمارانی که به سرطان مری مبتلا هستند در مراحل پیشرفته بیماری مراجعه میکنند و شاید جراحی زیاد مفید نباشد. در این شرایط پزشکان سعی میکنند با رادیوتراپی و شیمیدرمانی بیمار را زنده نگه دارند ولی درمان قطعی معمولا امکانپذیر نیست. به همین دلیل در افرادی که زمینه ژنتیکی سرطان مری دارند یا در مناطقی که سرطان مری در آن شایع است، زندگی میکنند از روش تشخیصی زودهنگام برای یافتن سلولهای سرطانی در مری به نام آندوسکوپی استفاده میکنند.
غربالگری: در شمال ایران، بندر ترکمن و گرگان، مشکینشهر و استان اردبیل از سالهای قبل افرادی که احتمال بروز این نوع سرطان در آنها بالاست از سنین 50-40 سال به بالا آموزش میبینند تا خودشان برای آندوسکوپی مراجعه کنند.
7-اسپاسم منتشر
بیماریزایی: انقباض مری باعث میشود غذا نتواند حرکت کند و یک جا ثابت بماند.
علائم: این بیماران هم درد شدید قفسهسینه دارند و غذا در مری آنها گیر میکند. این درد نیز معمولا با درد قلبی اشتباه گرفته میشود.
8-التهاب مری
عوامل خطرساز: بیمارانی که سیستم ایمنی ضعیفی دارند مانند مبتلایان به ایدز و بیمارانی که شیمیدرمانی میشوند یا افرادی که به سیتومگالو ویروس و هرپس مبتلا هستند هم ممکن است دچار التهاب مری شوند. التهاب مری باعث بلع دردناک و گیر کردن غذا میشود.
تشخیص: بیماران باید آندوسکوپی شوند و نمونهبرداری انجام شود تا با مشخص شدن علت التهاب درمان دقیقی انجام شود.
9-صدا در مری
علل: این صداها ممکن است به دلیل ریفلاکس هوا باشد. گاهی هم تیک عصبی است که بیمار به طور ناخودآگاه غذا را به طرف بالا هدایت میکند.
درمان: این حالت اصلا خطرناک نیست و به درمان هم نیاز ندارد.
10-تنگی مری
علائم: تنگی مری و گیر کردن غذا در حدی میشود که بیمار به هیچوجه نمیتواند غذا را بالا بیاورد یا قورت بدهد و احساس خفگی میکند.
درمان: این مورد یک اورژانس پزشکی است و پزشک باید لقمه را از طریق آندوسکوپی خارج یا داخل معده هدایت کند./

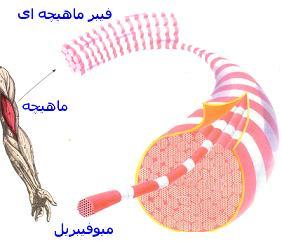

 من مریم ملایی .کارشناس ارشدژنتیک ودبیر زیست شناسی منطقه رودهن وسرگروه زیست شناسی این منطقه هستم .در این وبلاگ تلاش می کنم تامطالبی مناسب همکاران ودانش آموزان قرارداده و درصورت امکان به برخی سوالات رایج دانش آموزان در کلاس زیست شناسی پاسخ دهم و امیدوارم این وبلاگ مفید واقع شود.
من مریم ملایی .کارشناس ارشدژنتیک ودبیر زیست شناسی منطقه رودهن وسرگروه زیست شناسی این منطقه هستم .در این وبلاگ تلاش می کنم تامطالبی مناسب همکاران ودانش آموزان قرارداده و درصورت امکان به برخی سوالات رایج دانش آموزان در کلاس زیست شناسی پاسخ دهم و امیدوارم این وبلاگ مفید واقع شود.